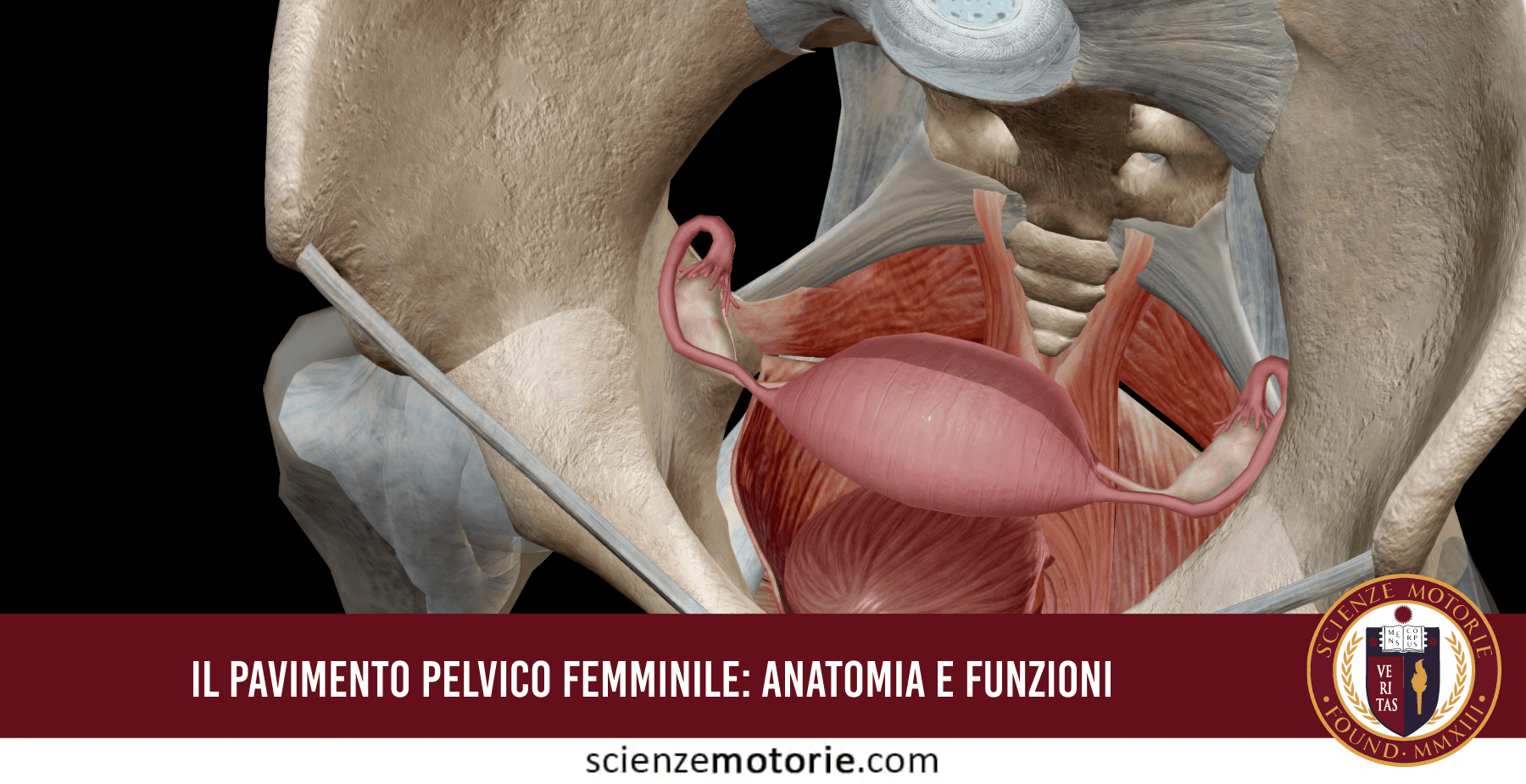
Il pavimento pelvico, così denominato in quanto sorregge come un pavimento tutti i visceri, è composto da diversi strati muscolari che formano una cupola rovesciata o la prua arrotondata di una nave. Il pavimento pelvico delinea la struttura di chiusura caudale della cavità addominale. Contraendosi in sinergia col muscolo trasverso addominale, con il diaframma respiratorio e con il multifido, concorre all’aumento della pressione intraddominale e alla stabilizzazione della colonna vertebrale durante gli sforzi.
In generale la muscolatura del pavimento pelvico si presenta con fibre sia striate che lisce ad evidenziare la natura volontaria, ma anche involontaria della sua attivazione/deattivazione.
Il complesso equilibrio dinamico del pavimento pelvico femminile, che è attraversato da uretra, vagina e retto, permette il controllo di minzione e defecazione, il sostegno dei visceri endoaddominali, il piacere sessuale, la gestazione e la nascita.
Il pavimento pelvico può essere suddiviso in perineo profondo e perineo superficiale. Il perineo profondo può a sua volta essere stratificato in diaframma pelvico e diaframma urogenitale, mentre il perineo superficiale può essere anche denominato piano superficiale del perineo.
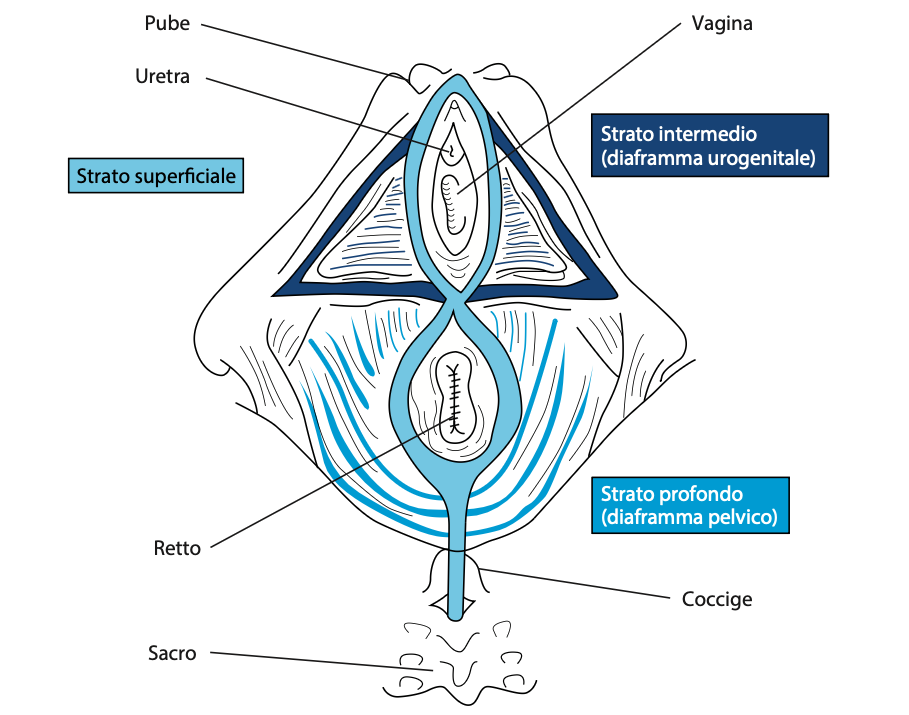
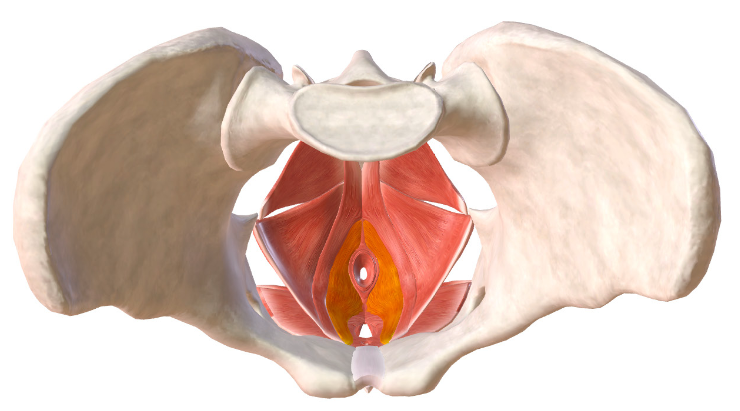
Figura 43 – Strati del pavimento pelvico
Il pavimento pelvico è composto da tre strati, procedendo dal piano più profondo a quello più superficiale:
| Perineo profondo | Diaframma pelvico Profondo |
|
| Diaframma urogenitale Intermedio |
|
|
| Perineo anteriore o superficiale | Piano superficiale del perineo Superficiale |
|
Figura 44 – Schematizzazione della muscolatura del pavimento pelvico.
Muscolo pubo-coccigeo: vista superiore
Diaframma pelvico
Il diaframma pelvico è lo strato più profondo del perineo ed è composto dai muscoli elevatori dell’ano (pubococcigeo, puborettale, ileococcigeo) che ne rappresentano la quota principale e dall’ischio coccigeo.
Il diaframma pelvico è innervato dal plesso pudendo (S3-S4) e la sua contrazione inibisce lo stimolo alla minzione e alla defecazione, ha il ruolo di costrittore del retto e della vagina e solleva l’intero pavimento pelvico.
Nel centro del diaframma pelvico passano i dotti di uretra, vagina e retto. Le due metà si uniscono posteriormente in un rafe fibroso denominato rafe ano-coccigeo.
Muscolo elevatore dell’ano
Il muscolo elevatore dell’ano (MEA) è un muscolo robusto composto da diversi fasci che circondano gli orefizi, dando sostegno ai visceri interni. Esso rappresenta la porzione principale del diaframma pelvico. È innervato dal nervo elevatore dell’ano (S2-S4) ed ha una disposizione delle fibre a forma di ferro di cavallo. Origina dalla superficie interna del pube, passa dalla porzione interna laterale della piccola pelvi fino alla spina ischiatica e si inserisce su un ispessimento della fascia del muscolo otturatore interno.
Esso circonda la vagina e il retto e si inserisce posteriormente su una struttura poco elastica, il rafe ano-coccigeo. La sua contrazione può essere volontaria e determina la riduzione degli angoli anorettale posteriore, vaginale e uretro-vescicale che sono fondamentali per la continenza.
Il muscolo elevatore dell’ano si compone di tre parti distinte: muscolo pubococcigeo, muscolo puborettale, muscoli ileococcigei.
Muscolo pubo-coccigeo
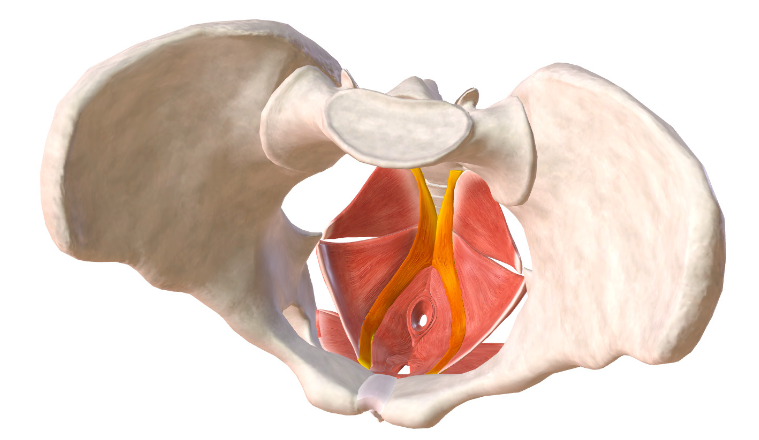
Muscolo pubo-coccigeo: vista superiore.
Muscolo pubo-coccigeo: vista inferiore.
I fasci del muscolo pubo-coccigeo, originano dalla superficie interna del pube, hanno un decorso quasi sagittale e si inseriscono posteriormente al retto sulla superficie anteriore e sul margine laterale del coccige.
Osservando il decorso del muscolo da davanti a dietro sul piano sagittale i suoi fasci cingono l’uretra costituendo parte della muscolatura periuretrale, avanzando alcune fibre si inseriscono sulle pareti vaginali e infine, più posteriormente, terminano sul centro tendineo del perineo e sul retto.
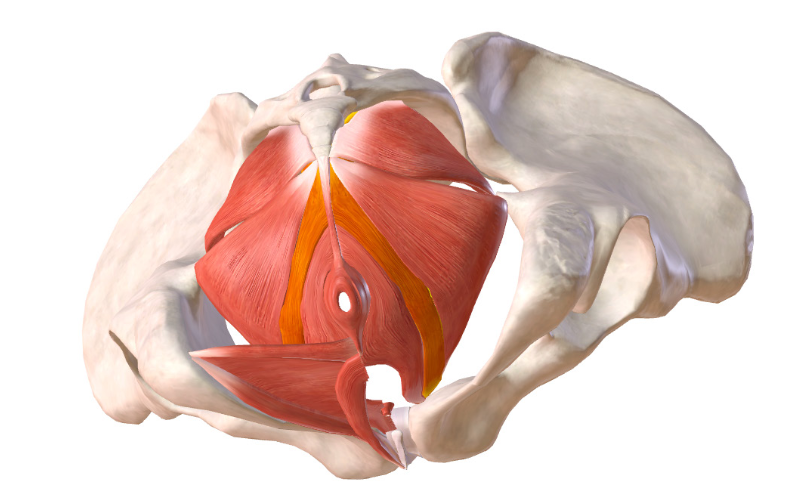
Muscolo pubo-rettale
Muscolo pubo-rettale: vista superiore.
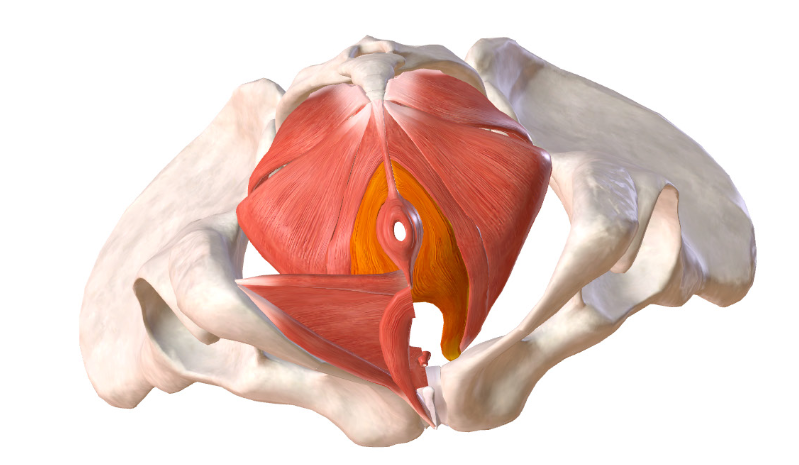
Muscolo pubo-rettale: vista inferiore.
Origina dai due lati della sinfisi pubica, si sviluppa lateralmente alla vulva e passa dietro l’ano andando ad unirsi con i fasci del muscolo sfintere esterno dell’ano. La sua contrazione, facendo punto fisso sul pube agisce come un uncino sul retto e fa elevare l’ano all’interno del corpo consentendo la continenza urinaria e fecale sia di base che di urgenza. La sua contrazione ha un effetto anche sul coccige che viene trazionato avanti. È il muscolo più mobile del perineo ma la sua contrazione è limitata nel tempo.
Muscoli ileo-coccigei
Nascono dalla spina ischiatica e dall’arco tendineo della fascia otturatoria, con direzione trasversale e si inseriscono sugli ultimi segmenti del coccige nel legamento ano-coccigeo.
La loro contrazione involontaria concorre all’orgasmo femminile. Hanno una funzione antagonista rispetto al muscolo puborettale infatti data la decorrenza delle loro fibre e alla loro posizione i muscoli ileococcigei hanno un ruolo nell’apertura dello sfintere anale e della vulva.
Essi possono essere contratti volontariamente, sono molto mobili e durante la loro contrazione si avvicinano medialmente. Hanno la forma di una vela e costeggiano lateralmente la vagina colmando la zona di vuoto che si trova internamente alla cavità ed impedendo prolassi.
Nella posizione ortostatica hanno un ruolo fondamentale nel sostegno degli organi interni: utero, vescica e intestino.
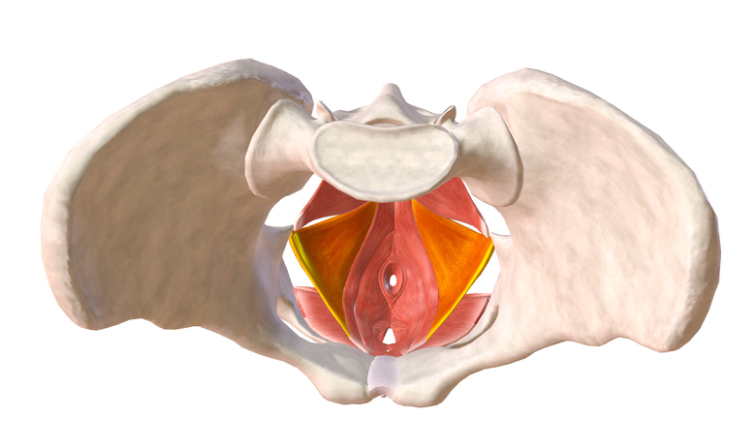
Muscoli ileo-coccigeo: vista superiore.
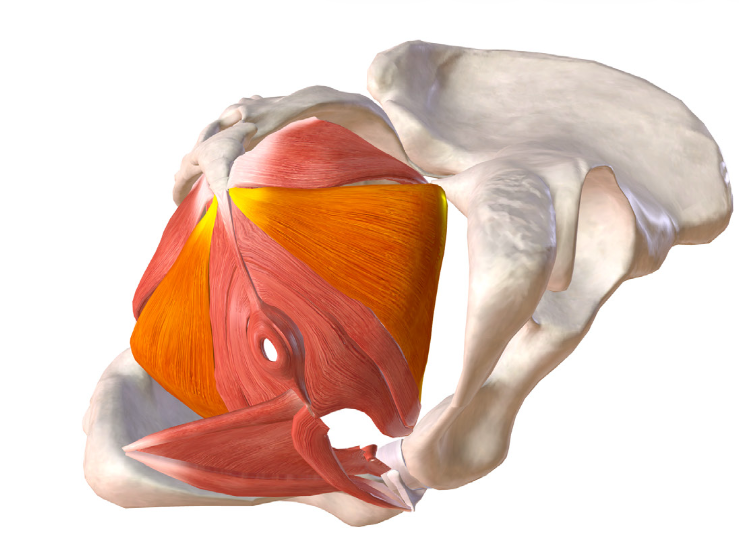
Muscoli ileo-coccigeo: vista inferiore.
Muscoli ischio-coccigei (coccigeo)
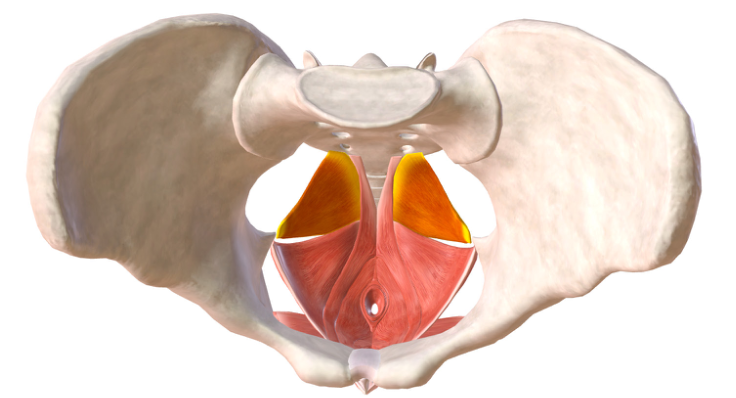
Muscoli ischio-coccigei: vista superiore.
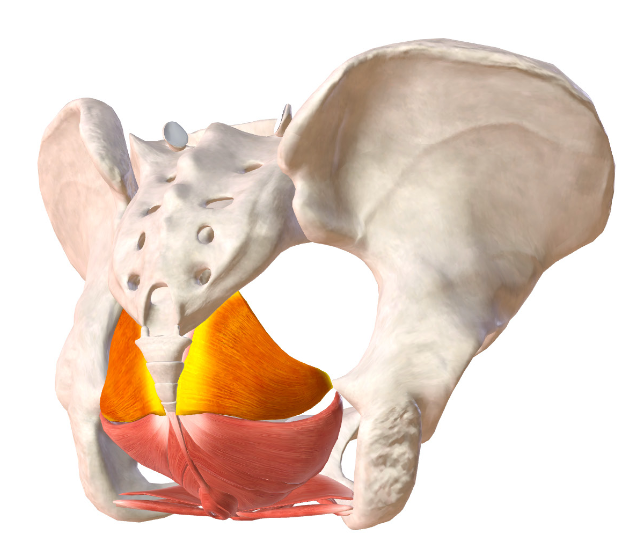
Muscoli ischio-coccigei: vista posteriore.
I muscoli ischio-coccigei (o muscoli coccigei) originano dalle spine ischiatiche fondendosi con il legamento sacro-spinoso e si inseriscono sul coccige e sulla V vertebra sacrale. Hanno forma triangolare e riempiono la parte postero superiore del diaframma pelvico. Sono innervati dal IV e V nervo spinale sacrale. Se un muscolo ischiococcigeo si contrae, i fusi neuromuscolari dell’ileo-coccigeo opposto reagiscono e tramite il riflesso miotatico il muscolo si contrae impedendo che coccige e sacro si muovano lateralmente e possano subire deviazioni.
Bibliografia
- Aanestad O, Flink R. Urinary stress incontinence. A urodynamic and quantitative lectromyographic study of the perineal muscles. Acta Obstet Gynecol Scandinavica; 1999. PMID: 10422910
- Bharucha AE. Pelvic floor: anatomy and function. Neurogastroenterol Motil, 2006; Jul;18(7):507-19. PMID: 16771948
- Bortolami A. Riabilitazione del pavimento pelvico. Elsevier, Milano; 2015;
- Calais-Germain B. Il perineo femminile e il parto. Elementi di anatomia e applicazioni pratiche. Edizioni Epsyilon, Roma; 2015.
- Cook TA, Mortensen N. Colon, rectum, anus, anal sphincters and the pelvic floor. Pemberton; 2002.
- De Gasquet B. Perineo. Fermiamo il massacro! Come prevenire e riabilitare le disfunzioni del pavimento pelvico, Edi-Ermes; 2014.
- De Groat WC, Griffiths D, Yoshimura N. Neural control of the lower urinary tract. Compr Physiol; 2015. PMID: 25589264
- Enck P, Hinninghofen H, Wietek B, Becker HD. Functional asymmetry of pelvic floor innervation and its role in the pathogenesis of fecal incontinence. Digestion Review: 2004. PMID: 15190184
- Radzimińska A, Strączyńska A, Weber-Rajek M et al. The impact of pelvic floor muscle training on the quality of life of women with urinary incontinence: a systematic literature review Clinical. Interventions in Aging; 2018. PMID: 29849457
- Shaw JM, Nygaard IE. Role of chronic exercise on pelvic floor support and function. Curr Opin Urol, 2017; May;27(3):257-261. PMID: 28225434
- Stoker J. Anorectal and pelvic floor anatomy. Best Pract Res Clin Gastroenterol, 2009; 23(4):463-75. PMID: 19647685
- Wein A J. Campbell’s urology. Edizioni Saunders, Stati Uniti; 2002.
- Woodley SJ, Boyle R, Cody JD, Mørkved S, Hay-Smith EJC. Pelvic floor muscle training for prevention and treatment of urinary and faecal incontinence in antenatal and postata women. Cochrane Database of Systematic Reviews, 2017; Dec 22;12(12):CD007471. PMID: 29271471
- Yang J, Balog B, Deng K, et al. Therapeutic potential of muscle growth promoters in a stress urinary incontinence model. Am J Physiol Renal Physiol, 2020; Sep 1;319(3):F436-F446. PMID: 32715764